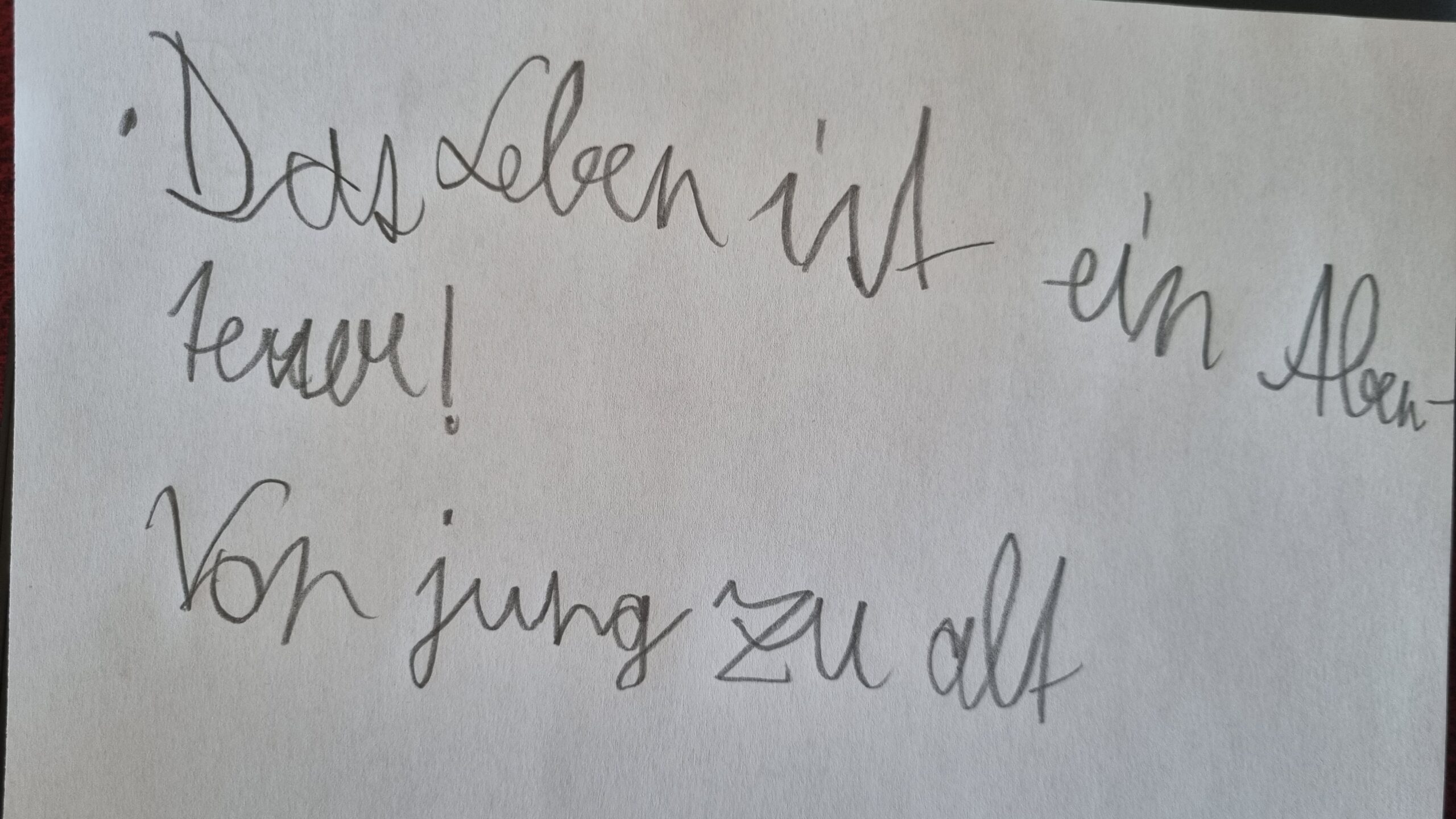BLOG
Was Dr. Itariu gerade beschäftigt
Lange Rede, kurzer Sinn? — Gedanken zu Longevity
Ich war heute zu einer Paneldiskussion zum Thema Longevity eingeladen. Die Moderation war super! Neben dem eigentlichen Thema ging es aber auch um Abnehmspritzen und Adipositas, um Verhältnisprävention und um einiges mehr. Zur Vorbereitung habe ich einiges recherchiert und mir Gedanken dazu gemacht. Da diese Gedanken und die Recherche irgendwo hinaus wollen, schreibe ich sie im Blog. Es folgt ein Text aus der Kategorie TL;DR.
Ich bin keine Longevity Expertin. Ich habe 2014 ein Review im Journal Gerontology publiziert und dabei meinen größten Conflict of Interest in der Longevity-Debatte entdeckt, nämlich, dass mich dieses Forschungsfeld leider Nüsse interessiert! Andere Forschungsgebiete beschäftigen sich mit der Frage, ob Altern eine Krankheit ist oder nicht. Meine Meinung dazu ist klar: Altern ist genauso wenig eine Krankheit wie die Kindheit. Unser Leben ist endlich. Genauso wie ein Buch, das nicht zu Ende gelesen wurde, kann auch ein Leben nicht zu Ende gelebt werden. Viele Verstorbene aus meinem Familien- und Freundeskreis hatten noch so vieles vor. Nur bei meiner Großmutter vom Dorf hatte ich den Eindruck, dass sie in Frieden abgeschlossen hat. Ihr Buch war fertiggelesen und schön.
Bei mir war’s auch mal fast so weit, dass das Buch abrupt ungelesen geblieben wäre. Bei der Geburt meines zweiten Kindes wäre ich beinahe verblutet. Da lag ich im OP Saal nahezu ohnmächtig. Als gläubige Christin hatte ich erstaunlicherweise keine Angst vor dem Tod. Es war entweder der Glaube oder das Fentanyl, das ich bekommen hatte, aber ich lag und betete, dankbar für das schöne Leben, das ich bisher leben durfte. Meine Bitte an Gott war, für meine Kinder da sein zu können, sie aufwachsen zu sehen. „Gegrüßt seist du, Maria“ — tatsächlich hat mir Maria, meine Gynäkologin das Leben gerettet. Als ich sie im Aufwachraum sah, war mein erster Gedanke, dass uns Heilige im echten Leben mehr begegnen als in der Kirche.
Was gibt‘s zu Longevity zu sagen? Der Begriff „Longevity“ hat wissenschaftliche Grundlagen, aber es wird zunehmend kommerzialisiert. Die Geroscience-Hypothese postuliert, dass die Gesundheitsspanne (Healthspan) durch gezielte Einflüsse in fundamentale Alterungsmechanismen verlängert werden kann, anstatt jede altersbedingte Erkrankung einzeln zu behandeln. Früher kauften Menschen Ablässe für ihre Sünden. Heute kaufen sie Supplemente. Wann also wird der Diskurs gefährlich? Wenn er gesellschaftliche Ungleichheit individualisiert. Wenn er so tut, als wäre Lebenserwartung primär eine Frage persönlicher Entscheidungen. Dabei wissen wir: Lebenserwartung ist genetisch, strukturell, sozioökonomisch determiniert. Arbeitsverhältnisse, Wohnverhältnisse, Schadstoffbelastung, Stress durch Armut — das sind die Treiber. Der Longevity-Diskurs richtet sich an eine Mittelklasse, die ohnehin länger lebt. In dieser Bubble bleibt am Ende des Monats Geld am Konto.
Beim Panel wollte niemand Supplemente verkaufen, Gott sei Dank! Wir waren uns sogar einig, dass es einige Dinge gibt, die nichts oder wenig kosten und viel bringen: ausreichende Bewegung zum Beispiel ist die stärkste Einzelintervention überhaupt. 150 Minuten moderate aerobe Aktivität pro Woche (z.B. zügiges Gehen) reduziert altersbedingte Erkrankungen, verbessert vaskuläre Biomarker und verlängert die Lebensspanne. Krafttraining ist superwichtig! Dass wir uns als Spezies bewegen müssen, ist für mich aber artgerechte Haltung. Mediterrane Ernährung reduziert die Gesamtmortalität um 15-20% je nach Studie, mehr Gemüse, Obst, Vollkorn, Hülsenfrüchte, Nüsse, Olivenöl; weniger rotes Fleisch und verarbeitete Lebensmittel. Es sind leine teuren Superfoods nötig: lokal und saisonal reicht.
Es geht aber auch um Tischkultur (dazu später mehr). Kaffee: 2-4 Tassen täglich sind mit 15% niedrigere Gesamtmortalität und 17% niedrigere kardiovaskuläre Mortalität verbunden. Ein gesundes Gewicht zu haben und zu halten wirkt wie lebenslange moderate Kalorienrestriktion in der heutigen adipogenen Umgebung. Hier ist weniger definitiv besser als mehr, außer bei Untergewicht und J-shaped curves uns so.
Die Harvard Study of Adult Development — mit über 85 Jahren die umfangreichste Langzeitstudie zu menschlichem Wohlbefinden — zeigt: Die Qualität menschlicher Bindungen ist der stärkste Prädiktor für Gesundheit im Alter. Nicht Cholesterin.
Wir waren auch kritisch wenn es um Verhältnisprävention geht, kritisch gegenüber unserem Gesundheitssystem wo apparative Diagnostik (je mehr Geräte desto besser) gut bezahlt wird aber Beratung fast nichts wert ist. Ich habe erst diese Woche bei einer anderen Panel-Diskussion erfahren, dass HausärztInnen fast gar nichts für Gespräche bezahlt bekommen. Der Arzt, der eine Stunde mit einem Patienten über Lebensstil spricht, verdient weniger, als wenn er fünf Minuten ein Rezept ausstellt (aus unternehmerischen Perspektive, die der Hausarzt auch einnehmen muss, ist es ein Verlust ins Gespräch zu gehen).
Wären verpflichtende Vorsorgeuntersuchungen ab 35 die Lösung? Systematische Reviews zeigen: Allgemeine Gesundheitschecks reduzieren weder Gesamtmortalität noch kardiovaskuläre Ereignisse. Sie führen zu mehr Diagnosen, mehr Verschreibungen, mehr Inanspruchnahme aber nicht zu weniger Todesfällen. Das liegt nicht daran, dass Vorsorge sinnlos wäre. Es liegt daran, wen sie erreicht: Wer zu Vorsorgeuntersuchungen geht, ist meist bereits gesundheitsbewusst, gebildet und gut versichert.
Angestellte der Sozialversicherung pochen gerne öffentlich auf Eigenverantwortung. Natürlich haben Menschen nicht nur Rechte, sondern auch Verantwortung. Wenn Sie aber von Werbung für ultra-verarbeitete Lebensmittel umgeben sind, 50-Stunden-Wochen arbeiten, schlecht schlafen; wenn Sie zu viel Zeit vor Bildschirmen verbringen, sich durch Social Media doomscrollen und – wie von der Stadtplanung vorgesehen – sozial isoliert sind, dann sind solche Vorschläge wie ein Schwimmkurs für Ertrinkende. Ähnlich verhält es sich, wenn sich eine Belehrung über gute Essgewohnheiten auf ein PDF der Ernährungspyramide beschränkt. Wissen ohne Kontext und Ressourcen ist wirkungslos.
„In no species other than humans do cultural, social, and biological factors interact with each other in modulating complex phenotypes.“ (De Benedictis & Franceschi, 2006)
„Wie lange noch?“ fragt der Sterbende. „Noch eine Minute“ verhandelt Carla Bruni
Auf der Palliativstation fragte ein Patient bei jeder Visite wie lange er noch zu Leben habe. Als ich ihm nach einer Magenspiegelung im Aufwachraum angetroffen habe, fragte er die Krankenschwester die gleiche Frage. Sie dachte, er meint, wie lange es dauert bis der Träger kommt und ihm auf die Station zurück bringt. „Fünf Minuten“ sagte sie. „So wenig?“ fragte der Patient.
Was dieser Patient wollte, war nicht epidemiologische Lebenserwartung. Er wollte wissen, ob noch Zeit ist. Wofür, das sagte er nie. Und genau das ist die Frage, die der Longevity-Diskurs nicht beantwortet und auch nicht beantworten könnte.
Der Kabarettist Michael Niavarani rechnet vor, wie ein Menschenleben von 70 Jahren tatsächlich verbracht wird: 23 Jahre Schlaf, 31 Jahre Medienkonsum, 6 Jahre am Klo, 1 Monat Spammails löschen, 140 Tage in Warteschleifen. Und am Ende, nach all dem Abziehen: 6,5 Tage Orgasmus, von denen 4,8 vorgespielt sind.
„Der Mensch ist lieb. Weil er glaubt, dass er was Besonderes ist.“
— Michael Niavarani
Carla Bruni hat dasselbe Gefühl in einem Lied gefasst. „La Dernière Minute“. Sie stellt sich vor, wie sie als alte Frau den Tod am Fußende ihres Bettes stehen sieht, und bittet ihn: noch eine Minute. Für eine Zigarette, „Um mich hübsch zu machen oder für eine Zigarette / Nur noch eine Minute, nur noch eine Minute / Für einen letzten Schauer oder für eine letzte Geste /Um die Erinnerungen vor dem großen Winter zu ordnen / Nur noch eine Minute…“
„Puisque ma vie n’est rien, alors je la veux toute.“
— Carla Bruni, La Dernière Minute
Die Nichtigkeit wird zur Begründung für radikale Gier nach dem Lebendigen. Nicht mehr Jahre, weil das Leben wertvoll ist, sondern noch eine Minute, weil das Leben nichts ist und man es trotzdem will. Alles und in all seinen Umwegen.
Longevity ist für mich artgerechte Haltung, genetische Sechser würfeln aber auch Ressourcen zu haben. Was mich schon fasziniert ist nicht wie alt wir werden können, sondern wie viel Altes wir in uns tragen. Wussten Sie, dass wir das Urmeer in uns tragen? Zumindest war das eine Annahme in manchen Physiologie Vorlesungen. Diese poetische Vorstellung, dass wir „das Urmeer in uns tragen“, ist eher eine Metapher als eine wissenschaftliche Tatsache. Der tatsächliche evolutionäre Ursprung der Zusammensetzung unserer extrazellulären Flüssigkeit ist komplex und hängt wahrscheinlich eher mit biophysikalischen Gegebenheiten und der Anpassung an unterschiedliche Umgebungen zusammen als mit der bloßen Bewahrung der chemischen Zusammensetzung des Urmeeres.
„Truth is a daughter of time“. Auch unsere Identität braucht Zeit. Sie entsteht nicht aus optimierten Routinen und small steps, sondern aus Brüchen, Bindungen, Entscheidungen, Irrtümern, Schuld, Dankbarkeit, Staunen. Eine Biografie braucht Spannung. Niemand hätte die Biografie von Prince Harry gekauft, wenn er sein Leben lang am Balkon brav zu Anlässen gewunken hätte. Die Biografie braucht Veränderung. Sie braucht auch die Endlichkeit.
Der französische Philosoph Paul Ricoeur hat sein Leben damit verbracht zu zeigen: Identität entsteht nicht aus stabilen Eigenschaften, sondern aus Narration. Wir verstehen uns selbst, indem wir unsere Geschichte erzählen, auch immer wieder neu. Das Selbst entsteht im Erzählen, während die Geschichte noch läuft. Rita Charon hat aus Ricoeurs Philosophie die Narrative Medicine entwickelt. Die Geschichte des Patienten ist nicht Hintergrundrauschen zur eigentlichen Diagnose, sondern das Zentrum der klinischen Begegnung. Wenn ein Mensch krank wird, verliert er oft den Faden seiner eigenen Geschichte. „Illness disrupts the plot.“ Die Ärztin ist dann nicht nur Problemlöserin, sondern Mitgehende, Zeugin, Koautorin einer Erzählung, die auch hilft, die Erkrankung erträglich zu machen.
In der Suchtmedizin, in der Psychiatrie, in der Onkologie zeigt sich: Menschen brauchen nicht nur Diagnosen. Sie brauchen Narrative. Die Frage „Was ist mit Ihnen passiert?“ ist therapeutisch. Die Frage „Wer sind Sie in dieser Geschichte?“ auch. Was bedeutet das für den Longevity-Diskurs? Dieser fragt: Wie lange? Narrative Medicine fragt: What’s the story? Longevity optimiert die Dauer. Narrative Medicine interessiert sich für den Plot. Und ein Plot braucht Spannung, Brüche, Entscheidungen, Verluste, Dankbarkeit, Staunen. Er braucht Endlichkeit als Form. Eine Biografie ohne Ende ist keine Biografie. Sie ist ein endloser Wartesaal. Patient heißt ursprünglich „Wartender“ aber das Warten darf nicht zur Lebensform werden.
Bewegen Sie sich. Schlafen Sie. Essen Sie gut, mit Menschen, die Sie lieben. Pflegen Sie Beziehungen mehr als ihre Laborwerte. Hören Sie die Geschichte des anderen, erzählen Sie und lassen Sie sich Ihre eigene erzählen.Wenn es nicht die Aufgabe der Medizin ist, das Ende hinauszuzögern, sondern dafür zu sorgen, dass Menschen bis zum Ende Protagonist ihrer eigenen Geschichte bleiben können, dann muss sie anders fragen. Nicht nur: Wie verlängern wir Leben? Sondern: Was ermöglicht Spielraum, Würde, Beziehung, Sinn, usw. usf.? Dann ist Gesundheit nicht die perfekte Kontrolle aller Risiken, sondern die Möglichkeit, im eigenen Leben noch vorzukommen.
Um meine Freundin Beate Winkler zu zitieren:
Was will noch gelebt werden und welche Geschichte wollen wir noch erzählen?
Quellen:
De Benedictis, G., & Franceschi, C. (2006). The unusual genetics of human longevity. Science of Aging Knowledge Environment, 2006(10), pe20. https://doi.org/10.1126/sageke.2006.10.pe20
Ekmekcioglu, C. (2020). Nutrition and longevity – From mechanisms to uncertainties. Critical Reviews in Food Science and Nutrition, 60(18), 3063-3082. https://doi.org/10.1080/10408398.2019.1676698
Forman, D. E., Kuchel, G. A., Newman, J. C., Kirkland, J. L., Volpi, E., Taffet, G. E., et al. (2023). Impact of Geroscience on therapeutic strategies for older adults with cardiovascular disease: JACC Scientific Statement. Journal of the American College of Cardiology, 82(7), 631-647. https://doi.org/10.1016/j.jacc.2023.05.038
Hu, F. B. (2024). Diet strategies for promoting healthy aging and longevity: An epidemiological perspective. Journal of Internal Medicine, 295(4), 508-531. https://doi.org/10.1111/joim.13728
Jordan, S., Buchmann, M., Loss, J., & Okan, O. (2025). Health literacy and health behaviour – insights into a developing field of research and action for public health. Bundesgesundheitsblatt – Gesundheitsforschung – Gesundheitsschutz, 68(3), 255-263. https://doi.org/10.1007/s00103-025-04016-6
Kritchevsky, S. B., & Cummings, S. R. (2025). Geroscience: A translational review. JAMA, 334(12), 1094-1102. https://doi.org/10.1001/jama.2025.11289
Kuller, L. H., Snitz, B. E., Hughes, T. M., Chang, Y., Cohen, A. D., Mathis, C. A., et al. (2022). Low untreated systolic blood pressure over 18 years is associated with survival free of dementia age 90. Alzheimer’s & Dementia, 18(11), 2176-2187. https://doi.org/10.1002/alz.12493
Laddu, D., Ma, J., Kaar, J., Ozemek, C., Durant, R. W., Campbell, T., et al. (2021). Health behavior change programs in primary care and community practices for cardiovascular disease prevention and risk factor management among midlife and older adults: A scientific statement from the American Heart Association. Circulation, 144(24), e533-e549. https://doi.org/10.1161/CIR.0000000000001026
Liss, D. T., Uchida, T., Wilkes, C. L., Radakrishnan, A., & Linder, J. A. (2021). General health checks in adult primary care: A review. JAMA, 325(22), 2294-2306. https://doi.org/10.1001/jama.2021.6524
Michael Niavarani. (2012). Encyclopaedia Niavaranica – Sinn des Lebens [Video]. YouTube. https://www.youtube.com/watch?v=25vSipOn37g
Oliver, M. (1992). When Death Comes. In New and Selected Poems. Beacon Press.
Rattan, S. I. S., & Kaur, G. (2022). Nutrition, food and diet in health and longevity: We eat what we are. Nutrients, 14(24), 5376. https://doi.org/10.3390/nu14245376
Tchkonia, T., Palmer, A. K., & Kirkland, J. L. (2021). New horizons: Novel approaches to enhance healthspan through targeting cellular senescence and related aging mechanisms. Journal of Clinical Endocrinology & Metabolism, 106(3), e1481-e1487. https://doi.org/10.1210/clinem/dgaa728
Thomas, A., Belsky, D. W., & Gu, Y. (2023). Healthy lifestyle behaviors and biological aging in the U.S. National Health and Nutrition Examination Surveys 1999-2018. Journal of Gerontology: Series A, 78(9), 1535-1542. https://doi.org/10.1093/gerona/glad082
Adipositas bedarf einer leistbaren und evidenzbasierten Therapie im solidarischen Gesundheitssystem
Adipositas bedarf einer evidenzbasierten Therapie im solidarischen Gesundheitssystem
Abnehmen ist Smalltalk. Adipositas ist eine Krankheit. Und genau diese Verwechslung kostet Menschen ihre Gesundheit und manchmal ihr Leben. Menschen mit Adipositas leben mit eine chronische Systemerkrankung, die weit mehr erfordert als Diät und Willenskraft. Große klinische Studien belegen eindeutig: Lebensstilinterventionen allein reichen nicht aus. Wirksame Medikamente existieren, doch Versicherungssysteme, Stigma und kurzfristiges Kostendenken stehen einer evidenzbasierten Versorgung im Weg. Warum das österreichische Gesundheitssystem hier versäumt – lesen Sie weiter.
Abnehmen und Adipositas haben zwar Schnittmengen, sind aber nicht dasselbe. Abnehmen ist ein gesellschaftliches Thema, das sich gut für Small Talk eignet, so wie das Wetter. Sehr viele Erwachsene haben bereits in ihrem Leben über Abnehmen nachgedacht und aktiv versucht, ihr Gewicht zu reduzieren, (meistens nicht aus gesundheitlichen Gründen) und haben es entweder geschafft oder sind gescheitert und habe es weiter probiert. Als schlanker Mensch ist es leicht, auf sein Gewicht zu achten. Für viele passiert es automatisch. Für andere ist es ein Kampf. „Einige Kilos mehr zu haben, bedeutet, dass ich versuche, weniger zu essen, und meistens gelingt es auch.“ Außer bei einer Gruppe, bei der es nicht gelingt – bei Menschen mit Adipositas. (Wenn ihr denkt, dass dieser Strich „-” von der KI kommt, irrt ihr euch!)
Menschen mit Adipositas sind dick und krank. Sie sind dick, weil sie krank sind und in unserer kalorienreichen Umgebung zum Überessen „programmiert“ sind – das macht sie dick – und sie sind krank, weil die übermäßige Fettmasse, die entsteht, die Funktion ihrer Organe und ihres Körpers negativ beeinträchtigt. In der Wissenschaft und in der Medizin wird viel diskutiert über wer genau Adipositas hat und wie gravierend die Diagnose ist. Die Ursachen für die Entstehung der Adipositas sind komplex; sie hängen zwar mit Ernährungsgewohnheiten und Gewichtsmanagement zusammen, werden jedoch von sozialen, wirtschaftlichen und umweltbedingten Faktoren sowie von der Politik der Regierungen geprägt. Wer sich ein gutes Bild über diese multifaktorielle Krankheit machen will, muss Fachwissen aus den Bereichen Ernährungswissenschaft, Endokrinologie, Soziologie und Ökonomie zusammenführen und trotzdem wäre sie nicht gänzlich zu verstehen.
„Adipositas gehört zu den schwierigsten Herausforderungen im Gesundheitswesen. Eine einfache Lösung gibt es dafür nicht. Wirksame Strategien um Menschen zu helfen brauchen ein koordiniertes Zusammenspiel auf vielen Ebenen: politisch, im Bildungssystem, in der Medizin, in Public Health Bereich, auf kommunaler und gesellschaftlicher Ebene, im familiären Umfeld und beim Individuum selbst. Eigenverantwortung und Selbstmanagement sind wichtig, aber sie dürfen nur dort eingefordert werden, wo Menschen auch die nötigen Voraussetzungen und Ressourcen dafür haben. Niemand ist schuld, aber alle tragen wir eine gemeinsame Verantwortung um diese Krankheit zu behandeln. Es kann so wie bisher nicht mehr weiter gegen.“ Schreibt Prof. Elio Barry.
Ganzheitliche Ansätze (sogennante „whole systems approaches“), die die vielfältigen Ursachen von Adipositas berücksichtigen, den Fokus weg vom Einzelnen als Interventionsziel verlagern und stattdessen darauf abzielen, das System, in dem die Menschen leben, zu verstehen und zu verbessern, klingen vielversprechend, werden jedoch größtenteils nicht umgesetzt (bei uns und überall).
Menschen mit Adipositas und Menschen, die abnehmen möchten, greifen oft auf dieselben Mittel zurück. Diäten und Bewegungsangebote sind teil einer Milliardenschweren Industrie. Für manche genügt es oder es kann zu kurzfristigen Erfolgen führen, hingegen profitieren nicht mal 1% von Menschen mit Adipositas davon. Je höher die Krankheitslast, desto höher die Anzahl an schrägen Diäten, wiederholten Abnehmversuchen und folglich ungesunden Gewichtsschwankungen
Seit längerer Zeit wird über Abnehmspritzen diskutiert und inzwischen gibt es bereits Langzeitstudien zu denjenigen Kritikern, die behaupten, es gebe keine Langzeitstudien zu diesen Medikamenten. Ich bin keine Medienwissenschaftlerin, aber mir scheint, dass die Berichterstattung zu diesen Spritzen wie folgt abgelaufen ist: von ihrer Entdeckung und Amplifikation, über eine Kontamination des Themas durch Prominente, moralische Panik und Panik bezüglich der Nebenwirkungen bis hin zu einer Regulierungskrise und Normalisierung. Je nach Medium wird das gleiche Medikament unterschiedlich dargestellt: als Wundermittel, Statussymbol, einfacher Ausweg (mit moralischen Kommentaren), „gefährliche“ Abkürzung (in Sicherheitsberichten) oder unverzichtbarer Bestandteil des Lebensstils (in Wellness-Medien) – und das alles gleichzeitig. Wie ein auf Adipositas spezialisierter Arzt aus Harvard es formulierte, ist der Kontrast zwischen Menschen, die über TikTok von Abnehmspritzen erfahren, weil ein Prominenter sie verwendet hat, und Menschen, die sich mit den tatsächlichen Daten aus Herz-Kreislauf-Studien auseinandersetzen, „sehr bezeichnend“.
Nun ist es schon so weit, dass nicht nur die WHO sondern auch die Stiftung Warentest Abnehmspritzen als wirksam bewertet.
In einem rezenten Beitrag rückt die Gesundheitskassa diese Abnehmspritzen in die Schmuddelecke um kurzfristig Kosten zu sparen. Dabei zeigen IHS-Daten: Eine Behandlung von 50 % der Hochrisikopatient:innen würde jährlich € 108,7 Millionen sparen und die Lebenszykluskosten pro Patient:in um ca. 40 % reduzieren. Und Österreichs gesunde Lebenserwartung ist im europäischen Vergleich ohnehin schlecht. Das ist eine sehr bedauerliche, ja eigentlich schändliche Entwicklung.
Denn das eigentliche Ziel der ADIPOSITAS-Therapie ist nicht: Wie viele Kilos kann ich verlieren? Sondern: Wie viel gesünder kann ich werden?
Denn klinische Adipositas ist eine chronische Systemerkrankung mit nachweisbarer Organdysfunktion und keine Willensschwäche, keine Schuld! Lebensstilinterventionen allein reichen dafür meist nicht aus. Ein gesunder Lebensstil bzw Lebensstilinterventionen bestehend aus Kalorienreduktion, Bewegungstherapie und Verhaltenstherapie bilden die Grundlage der Adipositasbehandlung und stellen in der Regel die erste Behandlungsmaßnahme dar. Aufgrund der komplexen Ursachen von Adipositas reichen Lebensstilinterventionen allein jedoch oft nicht aus, um die klinischen Behandlungsziele und die individuellen Ziele zu erreichen.
Wenn von „Lebensstilintervention“ die Rede ist, denken viele an einen gelegentlichen Rat beim Hausarzt. In den großen randomisierten Studien zur medikamentösen Therapie der Adipositas (mit Semaglutid oder Tirzepatid) wird die begrenzte Wirksamkeit der alleinigen Lebensstiltherapie eindrücklich bestätigt. In der STEP 1 Studie erreichte die Placebogruppe trotz intensiver Lebensstilbegleitung nur eine mittlere Gewichtsreduktion von 2,4 % nach 68 Wochen, verglichen mit der Semaglutid-Gruppe (Medikament plus Lebensstiltherapie). In der kardiovaskulären Endpunkstudie SELECT erreichte die Placebogruppe unter einer allgemeiner Lebensstilberatung (150 min Bewegung/Woche und gesunde Ernährung mit Kalorienreduktion) 1,5 % Gewichtsverlust versus 10% bei den Menschen die mit Semaglutid behandelt wurden, deren Risiko frühzeitig zu sterben auch um 20% geringer war. In der SURMOUNT-1 Studie (Placebo versus Tirzepatid zur Gewichtsreduktion) betrug die Gewichtsreduktion durch begleiteter Lebensstilintervention 3,1 % nach 78 Wochen versus bis zu 20,9% (Lebensstil plus Tirzepatid). In SURMOUNT-3 konnte selbst nach initial erfolgreicher intensiver Lebensstilmodifikation mit einer Gewichtsreduktion von über 5% nach 12 Wochen das Gewicht in der Placebogruppe langfristig nicht gehalten werden. Wenn es um’s „reine“ Abnehmen geht führen Medikamente wie Semaglutid oder Tirzepatid konsistent zu deutlich stärkerer und anhaltenderer Gewichtsreduktion. Das bedeutet: Die Studien haben nicht das Scheitern unmotivierter willensschwacher Menschen gemessen. Sie haben das Scheitern optimaler Bedingungen gemessen.
Eine leitliniengerechte Therapie der Adipositas muss deshalb neben Ernährung, Bewegung und Verhaltensunterstützung häufig auch pharmakologische und gegebenenfalls chirurgische Verfahren einschließen, als pathophysiologisch begründete, evidenzbasierte Notwendigkeit. Diese werden aber deutlich zu wenig angewendet und nationale Versicherungssysteme weltweit versuchen sich ihrer Verantwortung zu entziehen. Dabei ist absehbar: Diese Medikamente werden günstiger werden, so wie viele Innovationen zuvor. Umso wichtiger ist es, jetzt die Weichen richtig zu stellen.
OOP (out of pocket – also aus eigener Tasche) Anwendungen sind in Europa die Regel. Laut einer Schätzung von ING Research, die auf Daten von Gesundheitsbehörden und Herstellerumsätzen basiert, nutzen derzeit mindestens 2 % der Erwachsenen in Europa und dem UK GLP-1-Medikamente. Das entspricht rund 9 bis 10 Millionen Menschen. Der weitaus größte Teil davon zahlt die Kosten selber. Im Vereinigten Königreich wird die Therapie durch das NHS erstattet aber fast 2 Millionen Menschen zahlen dort out of pocket, siebenmal mehr als jene, die über den NHS versorgt werden. In Deutschland, schließen Kassen Abnehmmedikamente als „Lifestyle-Mittel“ von der Erstattung aus. Einige europäische Länder haben bereits Erstattungsregelungen geschaffen: das Vereinigte Königreich, die Schweiz, Finnland, Griechenland, Irland und die Niederlande. Überraschend ist für mich, dass Dänemark, das Heimatland des Herstellers der Abnehmspritze Ozempic/Wegovy, dessen Gesundheitssystem universell und steuerfinanziert ist, keine Erstattung ermöglicht, (obwohl spekuliert wurde dass die dänische Wirtschaft so eng am Unternehmen Novo Nordisk ist, wie einst Finnland und Nokia) weil sie schlicht zu teuer ist. Zumindest ist das ehrlich (genau so ehrlich wie das Zitat im Artikel: die Wirkung der Abnehmspritze sei „so miserably boring that you can’t stand it any longer and you have to go back to your old life“.), es geht nicht um Ignoranz gegenüber der Wirksamkeit. Es ist eine reine Frage der Budgetpolitik und der Preisgestaltung durch die Hersteller. Der Preis ist ein Argument, das österreichische oder europäische Gesundheitspolitiker direkt adressieren müssten und könnten, statt hinter Lifestyle Drift zu verstecken.
Wenn wir evidenzbasierte Therapien aus Kostengründen oder aufgrund von Stigma vorenthalten, untergraben wir die Idee eines solidarischen Gesundheitssystems.
Was wäre möglich wenn eine faire, evidenzbasierten Versorgung zu leistbaren Preisen Lebensrealität wäre? (Na ja.. weniger Typ-2-Diabetes, weniger Schlafapnoe, weniger Gelenkbelastung, weniger Fettleber, weniger kardiovaskuläre Risiken, weniger Depression durch chronische Beschämung. Und oft auch: mehr Energie, mehr Beweglichkeit, besserer Schlaf, größere soziale Teilhabe. Mehr Freiheit im Alltag. Weniger Rückzug. Weniger Jahre, die mit Selbsthass, Jo-Jo-Diäten und dem Gefühl verloren gehen, am eigenen Körper gescheitert zu sein und es nicht geschafft zu haben. Eine faire Versorgung würde zeigen, dass Gesundheit nicht davon abhängt, wer sich Medikamente leisten kann, wer genug Zeit für Kochkurse hat oder wer es schafft, in einer stigmatisierenden Welt immer wieder an sich selbst zu arbeiten. Sie würde anerkennen, dass Adipositas eine chronische Erkrankung ist und dass Gerechtigkeit im Gesundheitswesen heißt, Menschen nach Bedarf zu versorgen, nicht nach moralischer Sympathie. Patientinnen und Patienten müssten nicht mehr von sozialen Medien über ihre Therapieoptionen erfahren, weil ihre Ärztin sie proaktiv informieren und das Abnehmspritze aufhört ein Schimpfwort zu sein.)
Die Gesundheitskassa hat hier die Chance, eine Vorreiterrolle einzunehmen und zu verhandeln, ganz im Sinne der Patientinnen und Patienten.